Sprache ändern Englisch
Übersicht
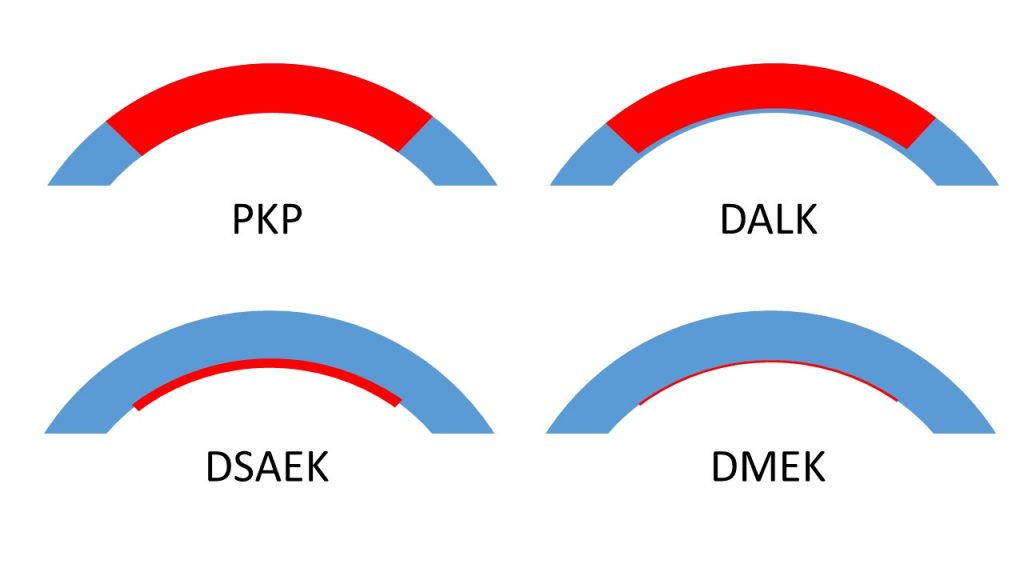
Penetrierende Keratoplastik (PKP)
- Indikation: jede stromale oder endotheliale korneale Pathologie, v.a. bullöse Keratopathie (pseudophak, aphak), Keratokonus, Narben, Peter’s Anomalie
- Vorteile: keine Interface-assoziierten visuellen Probleme
- Nachteile: Astigmatismus, neuropathische Kerathopathie (verzögerte Wundheilung, persistierende epitheliale Defekte)
- Beginn Fadenentfernung nach 9-12 Monaten (EKN) bzw nach 12-24 Monaten (fortlaufende Naht); Entfernung einer Sternnaht nach PKP (wenn Knopf in Wirtshornhaut); nach Fadenentfernung z.B. Floxal UD 4x täglich für 4-5 Tage
Oberflächliche anteriore lamelläre Keratoplastik (SALK)
- Indikation: oberflächliche stromale Dystrophien und Degenerationen, Salzmannknoten, Narben (nach Infekt/Trauma)
- Vorteile: schnellere Visusrehabilitation, reduziertes Risiko für Abstossungsreaktion
- Nachteile: unebene Oberfläche, interface Vaskularisation
Tiefe anteriore lamelläre Keratoplastik (DALK)
- Indikation: Keratokonus, Narben nach Infekt, stromale Dystrophien, die das Endothelium nicht betreffen
- Vorteile: Fäden können schneller entfernt werden als bei der PKP, da stabilere Wunde, weniger Steroide notwendig
- Nachteile: Oberflächenirregularitäten
Descemet Stripping Automated Endothelial Keratoplasty (DSAEK)
- Indikation: Endotheldystrophien, pseudophake bullöse Keratopathie, ICE Syndrome, failed corneal grafts
- Vorteile: schnelle Visusrehabilitation, keine Naht-assoziierten Probleme, stabile korneale Oberfläche (weniger Asti). Weniger Verlaufskontrollen nötig. Seltenes Re-Bubbling nötig.
- Nachteile: stromaler Haze, subepitheliale Fibrose oder Irregularität
- Sonstiges: Visusanstieg innert 6 Monaten bis 1 Jahr zu erwarten. Durchschnittlich erreichen die Pat. einen Visus von 0.63. Durchschnittliches Transplantatüberleben 6-7 Jahre
Descemet’s Membrane Endothelial Keratoplasty (DMEK)
- Indikation: gleiche Indikation wie bei DSAEK
- Vorteile: schnelle Visusrehabilitation (und meist bessereres Visusoutcome als bei DSAEK), keine Naht-assoziierten Probleme, stabile korneale Oberfläche (weniger Asti), reduziertes Risiko der Immunreaktion
- Nachteile: stromaler Haze, subepitheliale Fibrose oder Irregularität, aufwendigere Nachkontrollen postoperativ, häufigeres Re-Bubbling (in ca. 20%)
- Sonstiges: Durchschnittliches Transplantatüberleben 6-7 Jahre
Transplantatabstossung
- jede Hornhautschicht kann abgestossen werden
- Endothelabstossung am häufigsten und schwerwiegendsten, da Verlust von Endothelzellen mit Dekompensation
- Befunde
- im Frühstadium ziliare Gefässinjektion und Uveitis anterior
- epitheliale Abstossung: erhabene Epithellinie aus anomalem Epithel, meist ruhiges Auge; tritt im Mittel nach 3 Mte. auf; Therapie nicht zwingend erforderlich
- subepitheliale Abstossung: subepitheliale Infiltrate (= Krachmer-Flecken) in Spenderhornhaut
- stromale Abstossung: Haze (tiefe Hornhauttrübung)
- endotheliale Abstossung: Endothelpräzipitate auf Spenderlamelle , lineare Anordnung (= Khodadoust-Linie) in Verbindung mit Entzündungsareal am Transpantatrand
- Therapie
- lokale Steroide: z.B. Pred forte stündlich für 24h, dann PF tagsüber und UC AS zur Nacht für ca. 2 Wochen; dann ca. 2 wöchentliches Ausschleichen der Steroide bis zu einer lebenslänglichen Minimaldosis höher wie zum Zeitpunkt der Abstossung
- evtl. systemische (1mg/kg/KG für 1 Woche dann ausschleichen über 3 Wochen) oder subkonjunktivale Steroide notwendig falls keine Besserung nach 3d
- ev. lokale Zykloplegika wie Atropin
- ev. Ciclosporin 0.05%
Therapieschema nach Hornhauttransplantation (PKP, DSAEK oder DMEK)
mögliches Schema; Präparate/Dosis können je nach Klinik/ Operateur variieren
- 1. Woche: Pred forte Augentropfen 2 stündlich, Ultracortenol Augensalbe zur Nacht, Floxal Augentropfen 3x pro Tag für 1 Woche dann Stop
- 2.-4. Woche: Pred forte Augentropfen 4x pro Tag, Ultracortenol Augensalbe zur Nacht.
- nach 1 Monat: Pred forte Augentropfen 3x pro Tag und Ultracortenol Augensalbe zur Nacht
- nach 3 Monaten: Dexafree UD Augentropfen 3x pro Tag und Ultracortenol Augensalbe zur Nacht
- nach 6 Monaten: Dexafree UD Augentropfen 2x pro Tag
- nach 9 Monaten: Dexafree UD Augentropfen 1x pro Tag
- nach 12 Monaten: FML Liquifilm Augentropfen 1x pro Tag langfristig, wenn keine Druckprobleme
Kontrollintervalle:
- im 1. Monat: ca wöchentliche Kontrollen (Epithelschluss?, IOD?, anliegende Lamelle?)
- nach 1 Monat: evtl. Suturolyse der skleralen Naht je nach Astigmatismus
- ab 2. Monat – 6. Monat: monatliche Kontrollen
- ab 6. Monat: ca. 3-monatliche Kontrollen
- ab 1 Jahr: ca. 6- bis 12-monatliche Kontrollen
- Endothelzellmikroskopie alle 3-6 Monate während dem ersten Jahr, danach alle 1-2 Jahre
Quellen
- Blaubuch Augenklinik Luzerner Kantonsspital
- EyeWiki Penetrating Keratoplasty
- EyeWiki DALK
- EyeWiki DSAEK
- EyeWiki DMEK
- The Wills Eye Manual: Office and Emergency Room Diagnosis and Treatment of Eye Disease; Nika Bagheri MD, Brynn Wajda MD, et al; Lippincott Williams&Wilkins; 7. Auflage (2016)
- Kanski’s Clinical Ophthalmology: A Systematic Approach; Jack J. Kanski MD, Brad Bowling MD; Saunders Ltd.; 8. Auflage (2015)